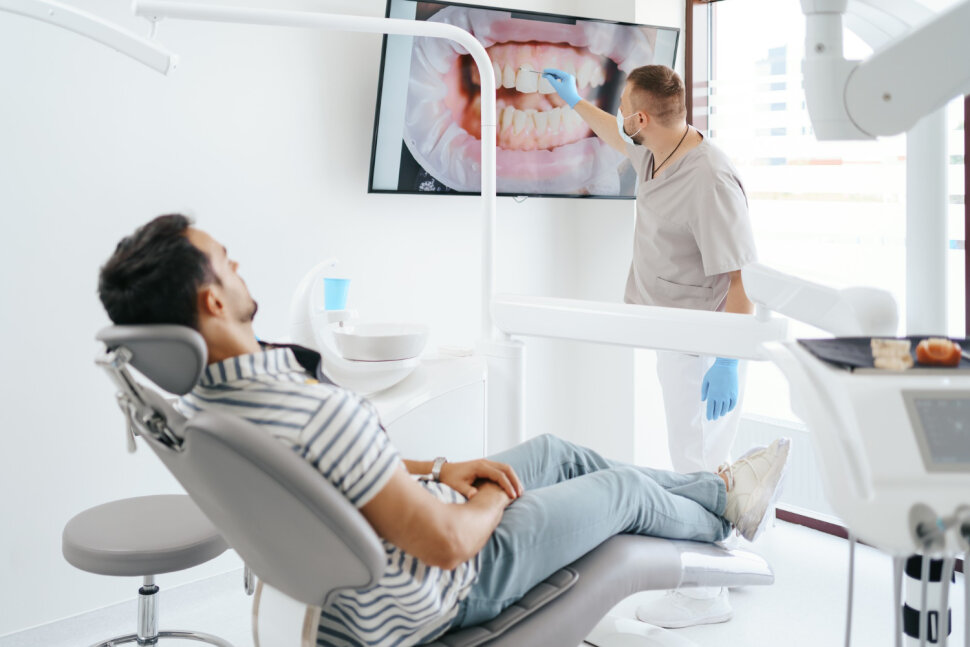
Influenzás vagy náthás a párod, de te csókolóznál vele? Itt a pontos szabály, amit ismerned kell!
Kockázatos-e a csókolózás?
Ez a kérdés minden télen felmerül a párok között, amikor az egyik fél tüsszögni kezd. Különösen most érdekes, szuperinfluenza idején.
A válasz pedig sokkal árnyaltabb, mint egy egyszerű igen vagy nem.
Amerikai Járványügyi és Betegségmegelőzési Központ márciusi iránymutatásán alapuló szakmai konszenzus egyértelmű:
Akkor térhetsz vissza a szoros fizikai kontakthoz és a csókolózáshoz, ha legalább 24 órája lázmentes vagy lázcsillapítók használata nélkül, és az összes tüneted összességében javuló tendenciát mutat. Ezt követően azonban még további öt napig érdemes fokozott óvatossággal eljárni. Létezik azonban egy kőbe vésett kivétel:
De miért pont ez a szabály? A válasz a vírusok viselkedésében rejlik.
A megfázást okozó rhinovírusok a tünetek előtti egy-két napban és a betegség korai szakaszában terjednek a legkönnyebben.
Mivel a kórokozók légúti váladékkal, cseppfertőzéssel és szennyezett felületek érintésével terjednek, a fizikai közelség megsokszorozza az átadás esélyét.
Érdekes módon a tudomány szerint maga a csókolózás nem feltétlenül a legfőbb bűnös.
Egy 1984-es kísérletben, ahol fertőzött személyek csókoltak meg egészséges önkénteseket, tizenháromból mindössze egyetlen ember kapta el a vírust. Ezzel szemben, amikor együtt élő párokat vizsgáltak, a természetes átadás aránya már 33–41% között mozgott. „A vírus a légúti rendszerből származó nyákban utazik, nem a nyálban, hacsak nincs csúnya köhögésed, és a légúti nyák nem keveredik a nyáladba” – magyarázta Ron Eccles professzor. Egy másik szakértő még tovább megy.
Ám bizonyos helyzetekben a kérdés nem vita tárgya.
Az újszülöttek és csecsemők védelme a legfontosabb. Az RSV nevű vírus, amely a kisgyermekekre különösen veszélyes, közvetlen érintkezéssel is terjedhet, például egy baba arcára adott puszival.
Mit tegyél, ha úgy érzed, influenzás vagy? Influenza gyanúja esetén az első 48 órában elkezdett antivirális kezelés lerövidítheti a betegség időtartamát, és ezzel a kockázatos periódust is.
És amúgy se használjatok közösen törölközőket.
C-vitamin, sok folyadék, gyömbér, pihenés - ez a mi tippünk. Ha rendben van az immunrendszered, gyógyszerek nélkül is rendbe jössz néhány nap alatt. Csak bakteriális felülfertőződés idején lehet szükség súlyos esetben antibiotikumra.
A szeretetet pedig csókok nélkül is ki lehet fejezni, például a meleg tea elkészítésével.